PACS Raditech la solución inteligente e integral en radiología
Radiólogos certificados, subespecialistas, médicos, software y todas la herramientas que necesitas en todo momento


En Raditech ofrecemos un ecosistema de soluciones digitales de nivel empresarial para todas las áreas de un hospital, clínica o cualquier unidad médica que necesite la fortaleza, precisión y la confiabilidad de uno de los mejores sistemas de la industria de software.
Experiencia +20 años
Estudios +40,000 mensuales
Clientes +400
Usuarios +5000
Presencia México y Latinoamerica
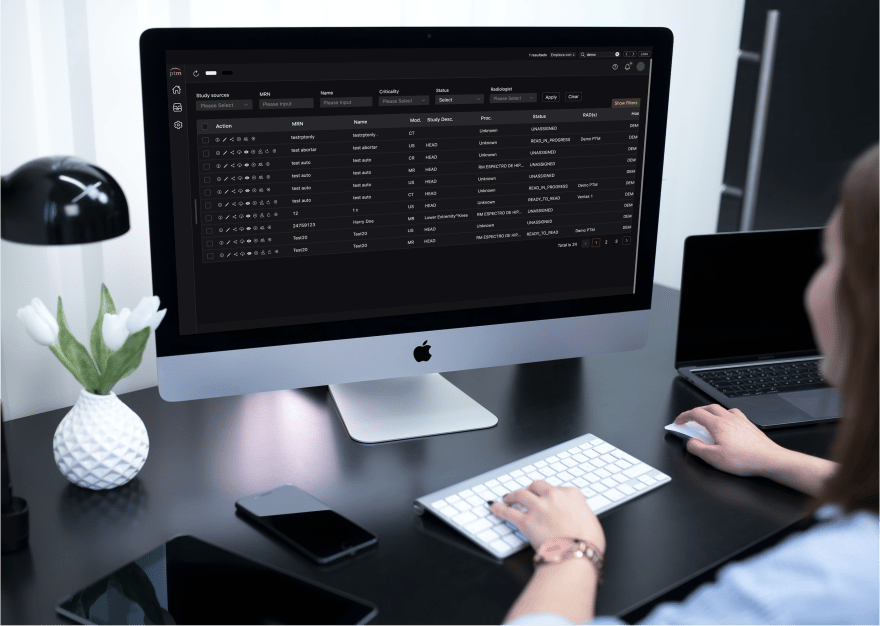
PACS-RIS
VIRA PACS está optimizado para entornos de bajo ancho de banda, con un flujo de trabajo alto.
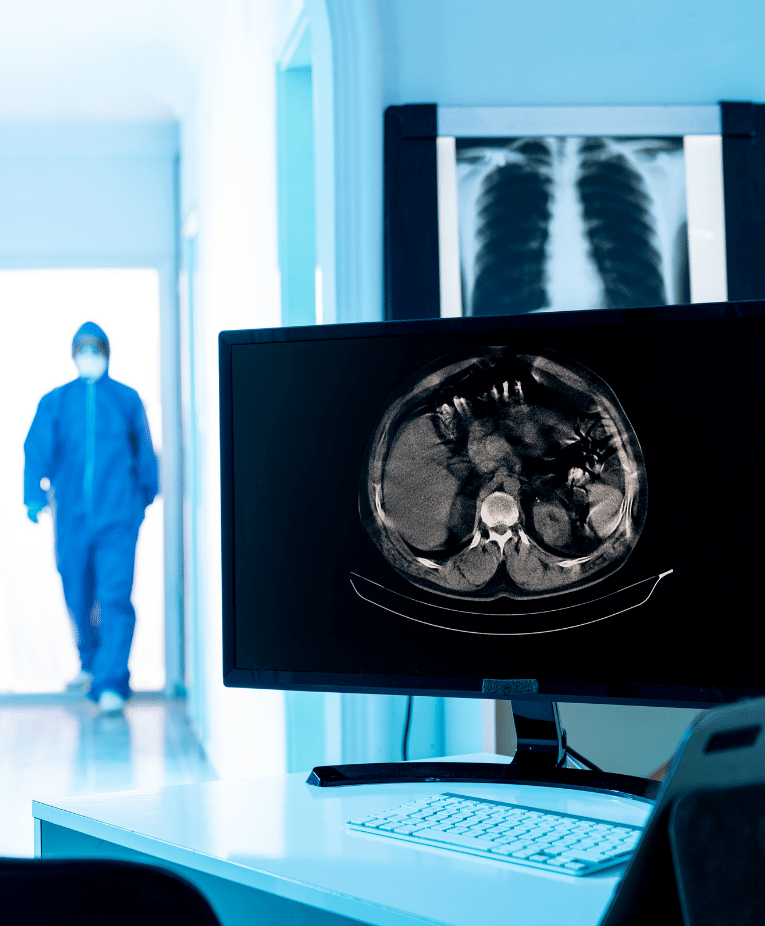
Teleradiología
Servicio de interpretación a distancia de estudios de imagen. Ahora incluimos espirometrías
- Tiempo de respuesta rápidos.
- Disponibilidad, 24 x 7 x 52.
- Certeza diagnóstica.
- Radiologos certificados.
- Costos competitivos
Sistema de Información Hospitalaria (HIS)
Medsi HIS es una plataforma que permite automatizar los servicios de salud en el sector público y privado.


Monitores grado médico
Monitores para estaciones de trabajo duales o sencillos para la interpretación de estudios radiológicos y de medicina nuclear.
TIPOS DE MONITORES:
- Multiseries.
- Monitor de grado médico 6 Mpx a 12 Mpx.
- Mammo series, monitores duales o sencillos de 5 megapixeles.
- Monitores clínicos de 1 Mpx a 8 Mpx.
- Monitores para endoscopias, gestión de video y monitorización quirúrgica.

